Hudcancer: Basalcellscancer - Cancerfonden
Hudcancer: Basalcellscancer - Cancerfonden
Hudcancer: Basalcellscancer - Cancerfonden
You also want an ePaper? Increase the reach of your titles
YUMPU automatically turns print PDFs into web optimized ePapers that Google loves.
<strong>Hudcancer</strong>:<br />
<strong>Basalcellscancer</strong><br />
<strong>Basalcellscancer</strong>, även kallat basaliom, är den vanligaste formen av hudcancer.<br />
Tumören förmodas utgå från de celler som finns längst ner i överhuden, basalcellerna.<br />
Den växer vanligen långsamt, men kan vara lokalt aggressiv, däremot bildar<br />
den sällan dottertumörer, metastaser. Först sedan 2004 registreras basalcellscancer<br />
i cancerregistret. <br />
Medianåldern vid dia gnos är cirka 60 år.<br />
Ungefär var femte person i Sverige riskerar att få basalcellscancer.<br />
Huden är kroppens största organ. Den består<br />
av tre lager: överhuden, läderhuden och underhuden.<br />
Hudens viktigaste uppgift är att skydda<br />
organen från stötar och ultraviolett strålning,<br />
men fungerar också som en barriär mot främmande<br />
ämnen som virus och bakterier. Huden<br />
spelar även en viktig roll för kroppens värme-<br />
och vätskebalans. Cellerna i hudens olika lager<br />
skiljer sig väsentligt från varandra till såväl<br />
utseende som funktion. asalcellerna nns<br />
längst ner i överhuden på gränsen mot nästa<br />
hudlager, läderhuden.<br />
Symtom<br />
<strong>Basalcellscancer</strong> delas in i tre grupper efter utseendet.<br />
Den vanligaste är den nodulära formen<br />
som oftast förekommer i ansiktet, på halsen eller<br />
på huvudet. Tumören kan se ut som en glänsande<br />
knuta med ett virrvarr av små, synliga blodkärl,<br />
men den kan också uppträda som ett svårläkt sår.<br />
<strong>Basalcellscancer</strong> på bålen är ofta av den ”ytliga”<br />
typen. Den syns i början som en röd, slät hudförändring.<br />
Senare kan den likna ett eksem med<br />
skrovlig yta och kan ibland även fjälla. En tredje,<br />
mindre vanlig form, benämns basalcellscancer<br />
av morfeatyp och utgörs i regel av släta hud-<br />
förändringar påminnande om ärrvävnad.<br />
Diagnostik<br />
Ofta kan diagnosen basalcellscancer ställas<br />
genom att läkaren tittar på hudförändringens<br />
storlek, utseende och färg. Men för att säkerställa<br />
diagnosen och avgöra vilken behandling som är<br />
lämpligast att sätta in måste ett cellprov tas från<br />
tumören. Huden lokalbedövas på det aktuella<br />
stället och en bit hud ända ner till läderhudens<br />
översta lager stansas ut med hjälp av ett specialinstrument.<br />
Förändringen undersöks därefter<br />
i mikroskop.<br />
Statistik 2011 Män Kvinnor<br />
Antal diagnostiserade fall 19 783 20 052<br />
Antal diagnostiserade<br />
personer 14 213 15 069<br />
Insjuknande per 100 000 420,1 423,0<br />
<strong>Basalcellscancer</strong> förekommer i mer eller mindre<br />
aggressiva former. Även om basalcellscancer<br />
vanligen inte bildar dottertumörer, så kan lokala<br />
återfall då vävnad förstörs få allvarliga konsekvenser.<br />
Tidig diagnos är viktig för att öka chansen<br />
till bot.<br />
Behandling<br />
Behandlingen av basalcellscancer är i första hand<br />
operation. Det nns era olika behandlingsmetoder<br />
vid basalcellscancer. Tumörens storlek<br />
och djup samt placering på kroppen avgör vilken<br />
metod som är mest lämplig. Många tumörer är<br />
belägna inom huvud- och halsområdet och<br />
behöver opereras av en plastikkirurg.<br />
Om tumören inte är särskilt stor eller djup<br />
tillämpas ofta en metod kallad kyrettage.<br />
Tumören skrapas då bort med ett särskilt instrument.<br />
Ibland kan skrapningen kombineras<br />
med elektrobehandling, då man bränner bort<br />
tumören med hjälp av ett specialinstrument. En<br />
annan vanlig behandling är kryokirurgi. Det<br />
innebär att tumörvävnaden fryses ner med hjälp<br />
av ytande kväve, varvid tumörcellerna dör.<br />
Fotodynamisk terapi är en vanlig behandling<br />
vid ytlig basalcellscancer. En salva stryks först på<br />
huden för att öka cellernas ljuskänslighet. Därefter<br />
belyses tumören med rött ljus som dödar<br />
tumörcellerna. Strålbehandling används också,<br />
särskilt om patienten är äldre och cancern är utbredd.<br />
Strålningen ges vid upprepade tillfällen<br />
med låg stråldos.<br />
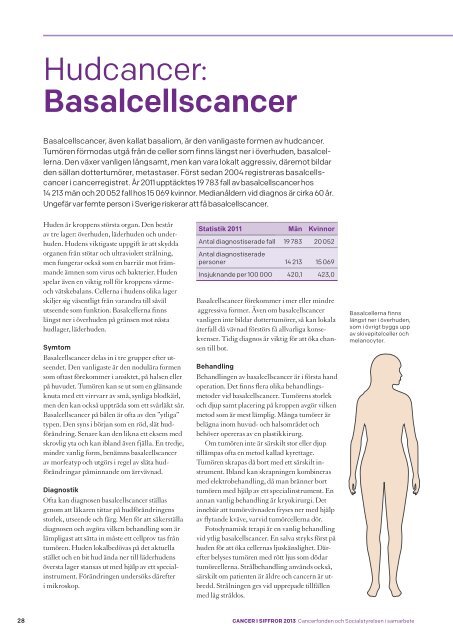
Basalcellerna finns<br />
längst ner i överhuden,<br />
som i övrigt byggs upp<br />
av skivepitelceller och<br />
melanocyter.<br />
28 CANCER I SIFFROR 2013 <strong>Cancerfonden</strong> och Socialstyrelsen i samarbete
<strong>Basalcellscancer</strong> av morfeatyp kan behandlas<br />
med en metod kallad Mohs teknik. Kirurgen<br />
hyvlar bort tumören med horisontella snitt och<br />
granskar snitten i mikroskop under pågående<br />
operation. Detta görs för att säkerställa att hela<br />
tumören tas bort.<br />
Prognos<br />
<strong>Basalcellscancer</strong> har en mycket god prognos<br />
och kan avlägsnas för gott hos de allra esta<br />
patienter . Tumörcellerna bildar nästan aldrig<br />
metastaser men däremot händer det att sjukdomen<br />
återuppstår på samma ställe som tidigare.<br />
I sådana fall görs en ny behandling.<br />
Orsaker och riskfaktorer<br />
Solens ultravioletta strålning är en väsentlig<br />
orsak till uppkomsten av basalcellscancer.<br />
Tumörformen har kopplats till upprepad exponering<br />
för solens UV-strålar. Ljushyllthet är en<br />
riskfaktor för basalcellscancer, nedsatt pigmenteringsförmåga<br />
likaså. Organtransplanterade<br />
personer som långtidsbehandlas med läke medel<br />
som hämmar immunförsvaret löper även de<br />
ökad risk för hudtumörer, såsom basalcellscancer.<br />
CANCER I SIFFROR 2013 <strong>Cancerfonden</strong> och Socialstyrelsen i samarbete<br />
Insjuknande i 5-årsklasser<br />
Bacalcellscancer<br />
Antal fall per 100 000 invånare<br />
3 500<br />
3 000<br />
2 500<br />
2 000<br />
1 500<br />
1 000<br />
500<br />
0<br />
<strong>Hudcancer</strong>: <strong>Basalcellscancer</strong><br />
Män<br />
0-4<br />
5-9<br />
10-14<br />
15-19<br />
20-24<br />
25-29<br />
30-34<br />
35-39<br />
40-44<br />
45-49<br />
50-54<br />
55-59<br />
60-64<br />
65-69<br />
70-74<br />
75-79<br />
Kvinnor<br />
80-84<br />
85-<br />
Ålder<br />
29
<strong>Hudcancer</strong>:<br />
Malignt melanom i huden<br />
Malignt melanom är den allvarligaste av hudens tre vanliga cancerformer. Precis<br />
som de båda andra formerna, skivepitelcancer och basalcellscancer, har malignt<br />
melanom ökat kraftigt de senaste decennierna. Risken att få malignt melanom före<br />
75 års ålder är 2,2 procent. År 2011 diagnostiserades 1 676 fall hos 1 629 män och<br />
1 647 fall hos 1 621 kvinnor. Prognosen har förbättrats men nästan 500 personer<br />
avlider av malignt melanom varje år.<br />
Kroppens största organ, huden, består av tre<br />
lager: överhuden, läderhuden och underhuden.<br />
Hudens viktigaste uppgift är att skydda organen<br />
från stötar och ultraviolett strålning, men också<br />
att hålla främmande ämnen som virus och bakterier<br />
borta. Huden spelar även en viktig roll för<br />
kroppens värme- och vätskebalans. Cellerna<br />
i hudens olika lager skiljer sig från varandra<br />
såväl till utseende som till funktion. Melanocyter,<br />
pigmentceller, nns i överhudens nedersta<br />
skikt och har till uppgift att producera pigmentet<br />
melanin, som skyddar kroppen mot solens ultravioletta<br />
strålar. Ansamlingar av melanocyter<br />
kallas födelsemärken, leveräckar eller nevi.<br />
Det nns era olika typer av malignt melanom i<br />
huden men den vanligast förekommande uppkommer<br />
i ett förändrat nevi.<br />
Symtom<br />
Det vanligaste symtomet vid malignt melanom<br />
i huden är att ett nevi har vuxit, ändrat färg eller<br />
form, börjat klia eller blöda. Malignt melanom i<br />
huden kan förekomma var som helst på kroppen<br />
men är vanligast på underbenen hos kvinnor och<br />
på bålen hos män.<br />
Diagnostik<br />
Diagnos ställs genom att läkaren noga inspekterar<br />
huden med ett dermatoskop, ett förstoringsglas<br />
med stark lampa. Om misstanke om malignt<br />
melanom nns opereras förändringen bort och<br />
undersöks i mikroskop.<br />
Maligna melanom i huden kan växa på bredden<br />
ocheller på djupet. Melanom som växer<br />
enbart på bredden kan inte sprida sig till andra<br />
delar av kroppen och bilda metastaser, dotter-<br />
tumörer. Om melanomet däremot växer vertikalt,<br />
på djupet, ner i underhuden kan tumörcellerna<br />
få kontakt med blod- och lymfkärlssystemen<br />
och via dem sprida sig och bilda<br />
metastaser i andra organ. Finns misstanke om<br />
Statistik 2011 Män Kvinnor<br />
Antal diagnostiserade fall 1 676 1 647<br />
Andel av alla cancerfall 5,6 5,9<br />
Insjuknande per 100 000 35,6 34,7<br />
Prevalens – 5 år 5 935 6 208<br />
Prevalens – total 14 975 18 822<br />
Relativ 5-årsöverlevnad % 86,9 92,3<br />
Relativ 10-årsöverlevnad % 82,9 90,0<br />
Antal dödsfall 284 202<br />
att sjukdomen kan ha spridits till andra organ i<br />
kroppen görs ytterligare undersökningar som till<br />
exempel lungröntgen och datortomogra<br />
av hjärnan.<br />
Behandling<br />
Malignt melanom i huden behandlas med<br />
kirurgi. Tumören och en bit vävnad runt omkring,<br />
hur mycket beror på hur djupt tumören<br />
växer, tas bort. För att bestämma sjukdomens<br />
utbredningsgrad undersöks lymfkörtlar närmast<br />
tumörområdet med så kallad sentinel node-teknik.<br />
Den första lymfkörtel som tumörområdets<br />
lymfvätska dräneras till identieras och om det<br />
nns tumörceller i den tas er lymfkörtlar i<br />
området bort.<br />
Om hudmetastaser eller metastaser i lymfkörtlar<br />
uppkommer opereras de bort eller strålbehandlas.<br />
Att behandla patienter med metastaser<br />
i andra organ, så kallade fjärrmetastaser,<br />
är ett stort problem. De läkemedel som används<br />
är cytostatika och målstyrda läkemedel. Forskning<br />
pågår inom området terapeutiska vacciner<br />
där patientens tumörceller omvandlas till vaccin<br />
som sedan ges till patienten.<br />
Melanocyterna finns i<br />
överhudens nedersta<br />
skikt och ökar sin<br />
produktion av melanin<br />
när huden utsätts för<br />
solljus.<br />
30 CANCER I SIFFROR 2013 <strong>Cancerfonden</strong> och Socialstyrelsen i samarbete
Prognos<br />
Under de senaste decennierna har prognosen förbättrats.<br />
Det förklaras till största delen av att allt<br />
er fall upptäcks tidigt då tumören är tunn och<br />
patienten kan botas med operation.<br />
Den relativa 5-årsöverlevnaden är cirka<br />
90 procent.<br />
Orsaker och riskfaktorer<br />
Den största riskfaktorn för malignt melanom i<br />
huden utgörs av solens ultravioletta strålning.<br />
Även solning i solarier ökar risken för malignt<br />
melanom i huden. Färg- och storleksförändrade<br />
födelsemärken, benägenhet att bli bränd<br />
av solen, blond eller röd hårfärg samt blå eller<br />
grön ögonfärg är riskfaktorer. 5-10 procent av<br />
patienterna tillhör en familj där era familjemedlemmar<br />
har haft malignt melanom.<br />
CANCER I SIFFROR 2013 <strong>Cancerfonden</strong> och Socialstyrelsen i samarbete<br />
Insjuknande i 5-årsklasser<br />
<strong>Hudcancer</strong>: Malignt melanom i huden<br />
Antal fall per 100 000 invånare<br />
200<br />
150<br />
100<br />
50<br />
0<br />
0-4<br />
5-9<br />
10-14<br />
15-19<br />
20-24<br />
25-29<br />
Insjuknande och dödlighet<br />
<strong>Hudcancer</strong>: Malignt melanom i huden, 1980-2011<br />
Insjuknande<br />
Män Kvinnor<br />
Dödlighet Män Kvinnor<br />
Relativ överlevnad<br />
<strong>Hudcancer</strong>: Malignt melanom i huden, 1980-2010<br />
Män<br />
Antal fall respektive dödsfall per 100 000 invånare<br />
Åldersstandardisering enligt befolkningen år 2000<br />
40<br />
35<br />
30<br />
25<br />
20<br />
15<br />
10<br />
5<br />
<strong>Hudcancer</strong>: Malignt melanom i huden<br />
30-34<br />
35-39<br />
40-44<br />
45-49<br />
50-54<br />
55-59<br />
60-64<br />
65-69<br />
70-74<br />
Kvinnor<br />
80-84<br />
85-<br />
Ålder<br />
5-års relativ överlevnad<br />
Män Kvinnor<br />
10-års relativ överlevnad<br />
Män Kvinnor<br />
Åldersstandardisering baserad på International Cancer Survival Standard.<br />
75-79<br />
0<br />
År<br />
1980 1985 1990 1995 2000 2005 2011<br />
%<br />
100<br />
75<br />
50<br />
25<br />
0<br />
År<br />
1980 1985 1990 1995 2000 2005 2010<br />
31
<strong>Hudcancer</strong>:<br />
Skivepitelcancer samt<br />
övrig hudcancer<br />
Av de hudcancerfall som ingår i rubriken ovan utgörs cirka 95 procent av skivepitelcancer.<br />
Texten nedan handlar därför om skivepitelcancer i huden. Cancerformen<br />
utgår från de skivepitelceller som bygger upp mellanskiktet av hudens översta<br />
lager, överhuden. År 2011 registrerades 3 259 nya fall hos 2 917 män och 2 516 fall<br />
hos 2 291 kvinnor. Cancer i hudens skivepitel har ökat med cirka 6 procent årligen<br />
de senaste tio åren.<br />
Kroppens största organ, huden, består av tre<br />
lager: överhuden, läderhuden och underhuden.<br />
Cellerna i de olika lagren skiljer sig från varand ra<br />
till såväl utseende som funktion. Hudens<br />
huvuduppgift är att skydda organen från stötar<br />
och ultraviolett strålning, men fungerar också<br />
som en barriär mot främmande ämnen som<br />
virus och bakterier. Tack vare skivepitelcellernas<br />
långa och platta form kan huden bilda en sammanhängande<br />
enhet som avgränsar och skyddar<br />
kroppen. Huden spelar också en viktig roll för<br />
kroppens värme- och vätskebalans. Skivepitelceller<br />
som övergår i tumörceller vid hudcancer<br />
nns i överhudens mellanskikt.<br />
Symtom<br />
Skivepitelcancer kan uppkomma var som helst<br />
på kroppen men förekommer oftast i ansiktet, på<br />
ytteröron, på handryggar eller på den kala hjässan.<br />
I sitt första stadium visar sig tumören som en<br />
rodnad eller röd äck. Senare då den vuxit ner i<br />
nästa hudlager, läderhuden, kan den märkas som<br />
en fjällande, skrovlig, ibland sårig knuta.<br />
Diagnostik<br />
Diagnos ställs genom att läkaren noga<br />
inspek terar huden med ett dermatoskop, ett<br />
förstorings glas med stark lampa. Om misstanke<br />
om skiv epitelcancer nns, opereras förändringen<br />
bort och undersöks i mikroskop. Skivepitelcancer<br />
delas in i två stadier. I det första stadiet<br />
växer tumören ytligt och på bredden, i det andra<br />
uppträder den mer som en knuta och växer på<br />
djupet. Tumören är då ”inltrativ” och det nns<br />
en liten risk att den sprider sig och bildar dottertumörer,<br />
metastaser.<br />
Statistik 2011 Män Kvinnor<br />
Antal diagnostiserade fall 3 259 2 516<br />
Andel av alla cancerfall 10,8 9,1<br />
Insjuknande per 100 000 69,2 53,1<br />
Prevalens – 5 år 8 779 7 240<br />
Prevalens – total 14 882 12 906<br />
Relativ 5-årsöverlevnad % 92,5 93,1<br />
Relativ 10-årsöverlevnad % 86,5 91,5<br />
Antal dödsfall 44 36<br />
Behandling<br />
Den vanligaste behandlingen vid skivepitelcancer<br />
är att tumören och något av omgivande<br />
vävnad opereras bort. Många tumörer nns på<br />
huvudet eller i området kring halsen, vilket gör<br />
det nödvändigt att patienten opereras av plastikkirurg.<br />
En operation är ofta tillräckligt för att<br />
bota patienten helt. I en del fall kombineras<br />
operationen med strålbehandling.<br />
I de fall då skivepiteltumören växer på<br />
djupet kan en särskild operationsteknik tilllämpas,<br />
Mohs teknik. Kirurgen hyvlar då bort<br />
tumören med horisontella snitt och granskar<br />
snitten i mikroskop under pågående operation.<br />
Detta för att säkerställa att hela tumören tas bort.<br />
Statistik visar att mer än 99 procent av patienterna<br />
som opereras med denna teknik är botade.<br />
Strålbehandling har i många fall god effekt<br />
vid skivepitelcancer i huden. Små tumörer kan<br />
behandlas med höga engångsdoser, större tumörer<br />
bestrålas i era omgångar.<br />
Skivepitelcellerna i<br />
huden finns i överhudens<br />
mellanskikt.<br />
32 CANCER I SIFFROR 2013 <strong>Cancerfonden</strong> och Socialstyrelsen i samarbete
Prognos<br />
Skivepitelcancer har i regel mycket god prognos.<br />
Det nns dock alltid en risk att sjukdomen<br />
återkommer i form av en ny hudcancer någon<br />
annanstans på kroppen. I sådana fall krävs en ny<br />
behandling. Skivepitelcancer är dödlig bara om<br />
den upptäcks i ett så sent skede att tumören har<br />
hunnit sprida sig och bilda metastaser i andra<br />
organ i kroppen. Den relativa 5-årsöverlevnaden<br />
är drygt 90 procent för patienter med skivepitelcancer<br />
i huden.<br />
Orsaker och riskfaktorer<br />
Den viktigaste orsaken till uppkomsten av skivepitelcancer<br />
i huden är solens ultravioletta strålar.<br />
Ljushyllthet är en riskfaktor och förekomsten<br />
av skivepitelcancer i huden hos vit befolkning<br />
ökar ju närmare ekvatorn den vita befolkningsgruppen<br />
är bosatt. Personer med utomhusarbete<br />
exponerar sig mer för solljus och får således en<br />
ökad risk för skivepitelcancer i huden.<br />
Personer med dålig pigmenteringsförmåga<br />
som vid sjukdomen xeroderma pigmentosum,<br />
har en mycket förhöjd risk att drabbas av skivepitel<br />
cancer redan i låg ålder.<br />
Organtransplanterade personer som långtidsbehandlas<br />
med läkemedel som hämmar immunförsvaret<br />
löper även de ökad risk för hudtumörer,<br />
såsom skivepitelcancer.<br />
CANCER I SIFFROR 2013 <strong>Cancerfonden</strong> och Socialstyrelsen i samarbete<br />
<strong>Hudcancer</strong>: Skivepitelcancer samt övrig hudcancer<br />
Insjuknande i 5-årsklasser<br />
<strong>Hudcancer</strong>: Skivepitelcancer samt övrig hudcancer<br />
Antal fall per 100 000 invånare<br />
Män<br />
1200<br />
1000<br />
800<br />
600<br />
400<br />
200<br />
0<br />
0-4<br />
5-9<br />
10-14<br />
15-19<br />
20-24<br />
25-29<br />
Insjuknande och dödlighet<br />
<strong>Hudcancer</strong>: Skivepitelcancer samt övrig hudcancer, 1980-2011<br />
Antal fall respektive dödsfall per 100 000 invånare<br />
Åldersstandardisering enligt befolkningen år 2000<br />
Insjuknande<br />
Män Kvinnor<br />
Dödlighet Män Kvinnor<br />
80<br />
70<br />
60<br />
50<br />
40<br />
30<br />
20<br />
10<br />
30-34<br />
35-39<br />
40-44<br />
45-49<br />
50-54<br />
55-59<br />
60-64<br />
65-69<br />
70-74<br />
Kvinnor<br />
80-84<br />
85-<br />
Ålder<br />
Relativ överlevnad<br />
<strong>Hudcancer</strong>: Skivepitelcancer samt övrig hudcancer, 1980-2010<br />
5-års relativ överlevnad<br />
Män Kvinnor<br />
10-års relativ överlevnad<br />
Män Kvinnor<br />
Åldersstandardisering baserad på International Cancer Survival Standard.<br />
75-79<br />
0<br />
År<br />
1980 1985 1990 1995 2000 2005 2011<br />
%<br />
100<br />
75<br />
50<br />
25<br />
0<br />
År<br />
1980 1985 1990 1995 2000 2005 2010<br />
33